Cinco Mitos sobre a doença de Parkinson

Postado em: 04/08/2021
A doença de Parkinson foi descrita como uma doença neurológica em 1817, por James Parkinson. Embora diversos conceitos são bem estabelecidos, alguns “mitos” acerca dos sintomas e dos tratamentos são frequentes no dia a dia do paciente e do acompanhante.
Vamos abordar aqui 5 mitos frequentes associados ao Parkinson.
1. O tremor é o principal sintoma da doença de Parkinson
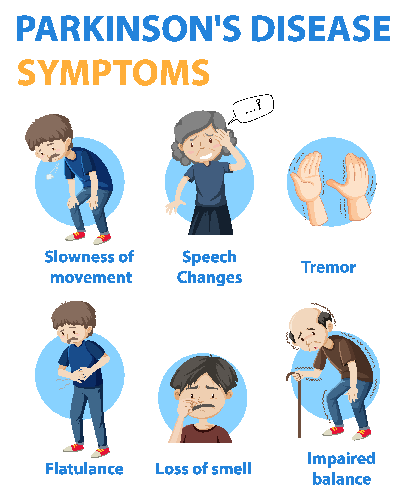
Definitivamente não é.
É o mais conhecido, sem dúvida, mas não é o mais importante. O sintoma mais importante é a chamada bradicinesia (bradi = lentidão, cinesia = movimento); ou seja: a lentidão dos movimentos.
Este é o principal sintoma da doença de Parkinson e está presente em 100% dos indivíduos acometidos pela doença.
E como a bradicinesia se manifesta no dia a dia da pessoa?
Geralmente, o paciente relata dificuldade em movimentar um lado do corpo (em geral o braço) quando está realizando atividades rotineiras como escrever, alimentar-se, abotoar uma camisa, fechar um zíper, amarrar um tênis, pentear o cabelo, fazer a barba, maquiar-se, etc…é como se o braço não respondesse ao comando exato da pessoa; como se ele estivesse mais “pesado”, rígido, “fraco”.
Além disso, a pessoa queixa-se de dificuldade para andar, levantar-se da cadeira, sair do carro, etc…Todos esses são sintomas da bradicinesia, ou lentidão dos movimentos. O início dos sintomas vai progredindo com o passar dos meses.
A família nota, por exemplo, que a pessoa faz as coisas mais devagar, que leva mais tempo para realizar atividades quotidianas. Às vezes, também é percebido que um braço balança menos que o outro durante a marcha.
Mas é importante ressaltar que o temor é sem dúvida um sintoma relevante, e que o médico deve estar atento e tratar de forma adequada. Ele está presente em 75% das pessoas com Parkinson, e geralmente é mais acentuado quando o braço está em repouso ou em situações de estresse.
2. A doença de Parkinson pode levar à doença de Alzheimer
Não tem qualquer relação.
São doenças diferentes, em que o mecanismo e o local do cérebro acometido são bem diferentes. Obviamente, não é impeditivo que uma pessoa com doença de Parkinson possa desenvolver Alzheimer com o avançar da idade, mas ela desenvolveria tendo ou não a doença de Parkinson.
E sim, pacientes com Parkinson podem ter queixas cognitivas, como desatenção e alteração da memória. Mas esses sintomas estão dentro do “guarda-chuva” da doença de Parkinson. São os chamados sintomas não-motores, discutidos em seguida.

A doença de Parkinson e a doença de Alzheimer são doenças diferentes
3. A doença de Parkinson acomete apenas o sistema motor
Isso não é verdade.
A doença de Parkinson é, atualmente, reconhecida como uma doença multissistêmica com comprometimento motor e não motor. Diversos sintomas não motores afetando o olfato, o humor, o sono e o sistema nervoso autônomo foram relacionados à doença de Parkinson.
O número e a gravidade dos sintomas não motores estão associados ao tempo de doença do indivíduo, embora possam surgir em qualquer estágio.
Assim, dentre os mais comuns, destacam-se a fadiga, dor, insônia, aumento da salivação, urgência urinária (a pessoa vai mais vezes ao banheiro e pode ter dificuldade em segurar a urina), noctúria (excesso de micção à noite, mais que duas vezes), e dificuldade de concentração e atenção. Há também as vezes queda da pressão arterial.
Vários sintomas não motores podem surgir antes dos sintomas clássicos da doença de Parkinson. Entre eles, o distúrbio comportamental do sono REM é um dos mais característicos. O paciente vivencia o sonho, gritando a noite, às vezes mexendo de forma brusca os braços e as pernas, de forma a incomodar o (a) parceiro (a).
A hiposmia (redução do olfato) está presente em até 85% dos indivíduos com Parkinson, e isso pode ser observado no início da doença.
O que é importante entendermos: que a doença de Parkinson pode levar a outros sintomas que não somente o motor. Mas entenda, não são todos os pacientes que vão desenvolver todos os sintomas não-motores! Isso é muito variável.
Dessa forma, o mais importante é reconhecer se o paciente tiver, e tratar para melhorar a sua qualidade de vida. Essa é a mensagem principal.
4. Há um exame que comprove que a pessoa tem Parkinson
Não existe.
O diagnóstico é clínico. Através da história relatada pelo paciente e um exame neurológico minucioso – observando todos os membros do paciente, tremor, velocidade dos movimentos, equilíbrio, marcha, fala, escrita é que chegamos a um diagnóstico de Parkinson.
Os exames de imagem (tomografia ou ressonância) no geral servem para excluir outras causas de lentidão dos movimentos. Atenção: nem todo mundo que tem lentidão ou tem tremor tem doença de Parkinson!
O exame de ressonância magnética ou tomografia do cérebro é utilizado para descartar outras causas, e não confirmar a doença de Parkinson
5. A cirurgia de Estimulação Cerebral Profunda é indicada apenas para pacientes com tremor
Isso de fato não é verdade.
Sabemos que em casos selecionados de doença de Parkinson a cirurgia de estimulação cerebral profunda (ou DBS) pode ser realizada. O tremor é um dos sintomas que mais melhoram após a cirurgia, sem dúvida.
Mas há pacientes com Parkinson cujo tremor é leve, ou mesmo inexistente, e o que mais atrapalha é a lentidão dos movimentos, a rigidez, os períodos de “travamento”; nesses pacientes, a cirurgia pode ser muito benéfica. Portanto, há vários pacientes que operam sem que o tremor seja o principal sintoma, ou o sintoma que mais incomoda.

Lembrando: a cirurgia (conhecida como “marcapasso cerebral”) consiste na colocação de um pequeno eletrodo na região do cérebro afetada pela doença de Parkinson, de tal forma que ela possa ser estimulada de forma contínua, aliviando os sintomas. A cirurgia é indicada a pacientes que tenham pelo menos 4 anos completos do início dos sintomas parkinsonianos, e apresentam sintomas que comprometam a qualidade de vida a despeito do tratamento medicamentoso otimizado.
A indicação é muito individualizada, e os critérios de indicação devem ser discutidos de forma pormenorizada com o neurologista que acompanha o caso. Detalhes da cirurgia são descritos aqui.
Artigo escrito pelo Dr. Rubens Gisbert Cury
Médico Neurologista especialista em doença de Parkinson, Tremor Essencial, Distonia, e Estimulação Cerebral Profunda (DBS, deep brain stimulation).

Médico Neurologista especialista em doença de Parkinson, Tremor Essencial, Distonia, e Estimulação
Cerebral Profunda (DBS, deep brain stimulation). Possui doutorado em Neurologia pela USP, pós-doutorado em
Neurologia pela USP e Universidade de Grenoble, na França, e é Professor Livre-Docente pela USP.
Registro
CRM-SP 131445 | RQE 64840










