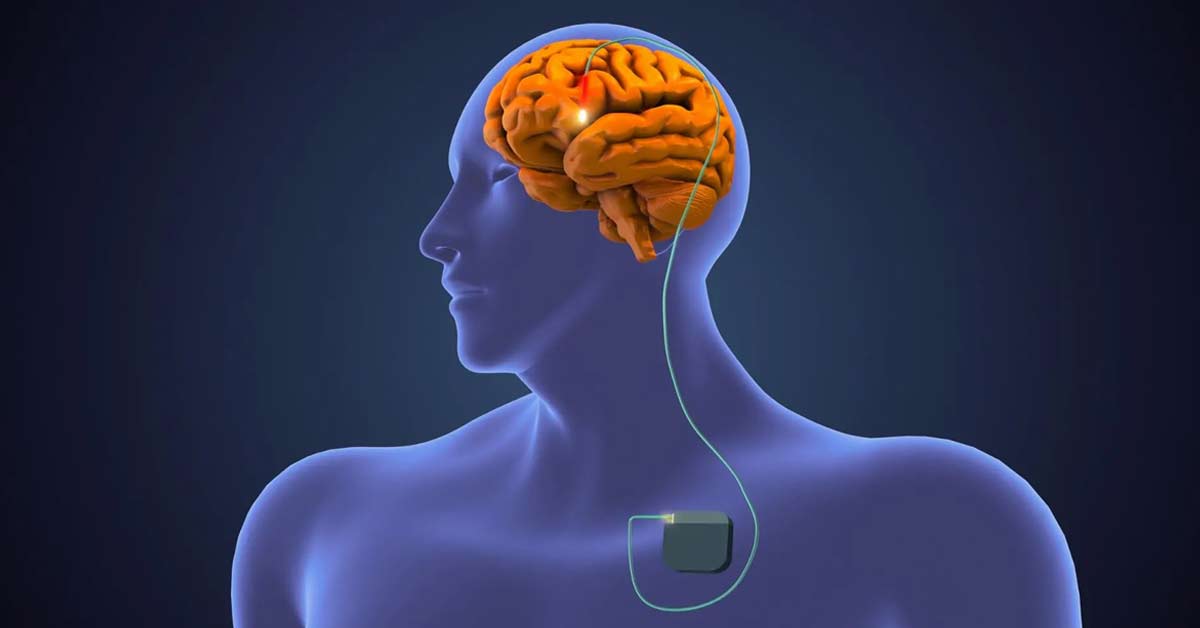
O que é a cirurgia de Estimulação Cerebral Profunda?

Postado em: 04/08/2021
A Estimulação Cerebral Profunda (conhecida como DBS, da sigla em inglês Deep Brain Stimulation) é uma cirurgia realizada para melhorar os sintomas da doença de Parkinson, entre outras doenças neurológicas, como a Distonia e o Tremor Essencial.
Ela consiste na colocação de eletrodo em uma pequena região do cérebro afetada pela doença. Geralmente a cirurgia é bilateral: um eletrodo é colocado de cada lado do cérebro.
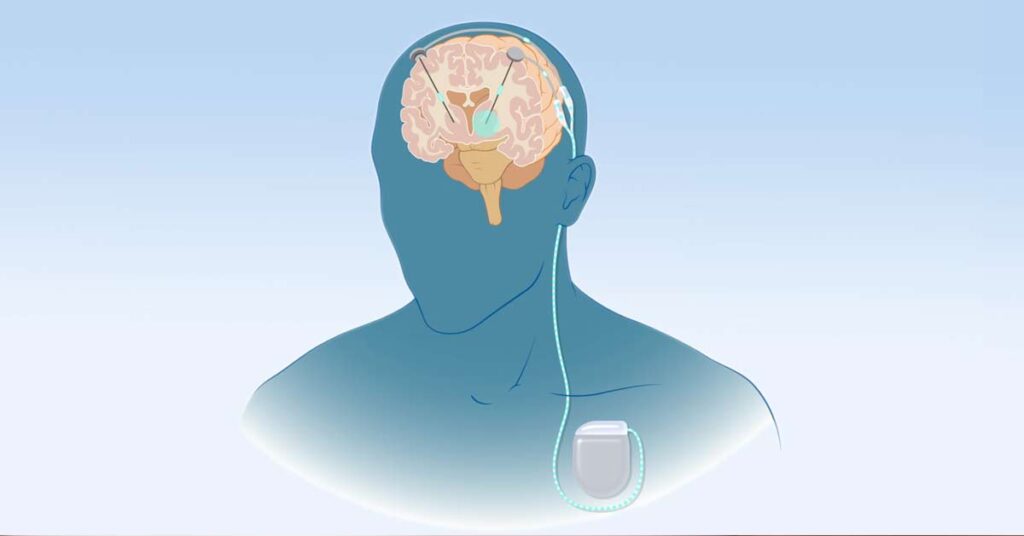
Na doença de Parkinson, o eletrodo é colocado em um núcleo chamado subtalâmico, uma pequena estrutura localizada na região central do cérebro (Figuras 1 e 2).
Figura 1. Núcleo Subtalâmico – o Alvo da Cirurgia no Parkinson
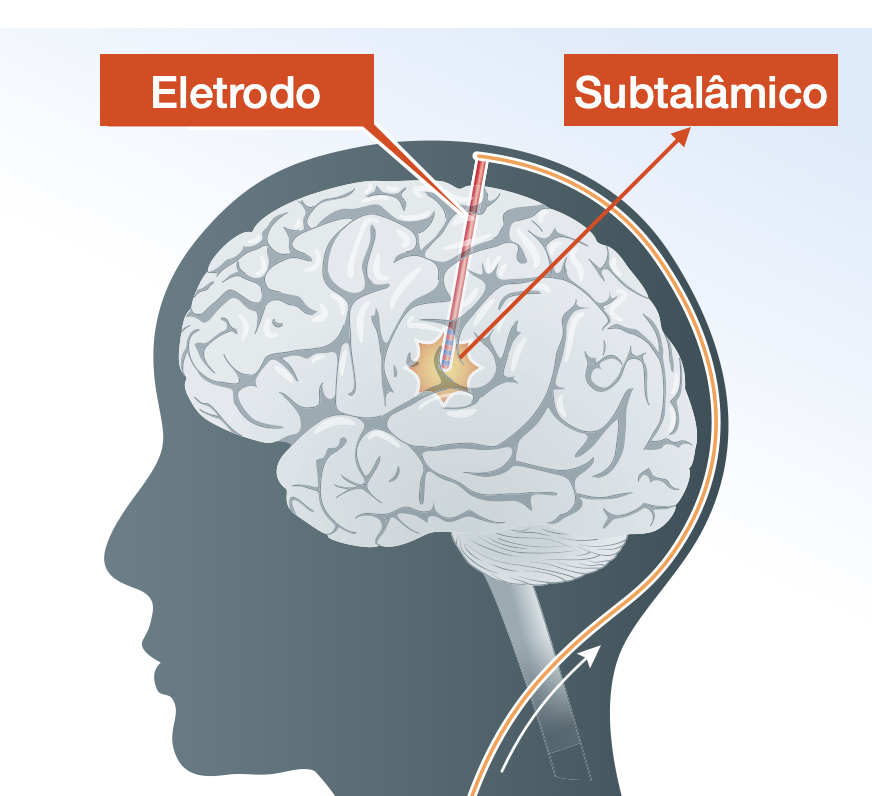
Figura 2. Núcleo Subtalâmico – o Alvo da Cirurgia no Parkinson
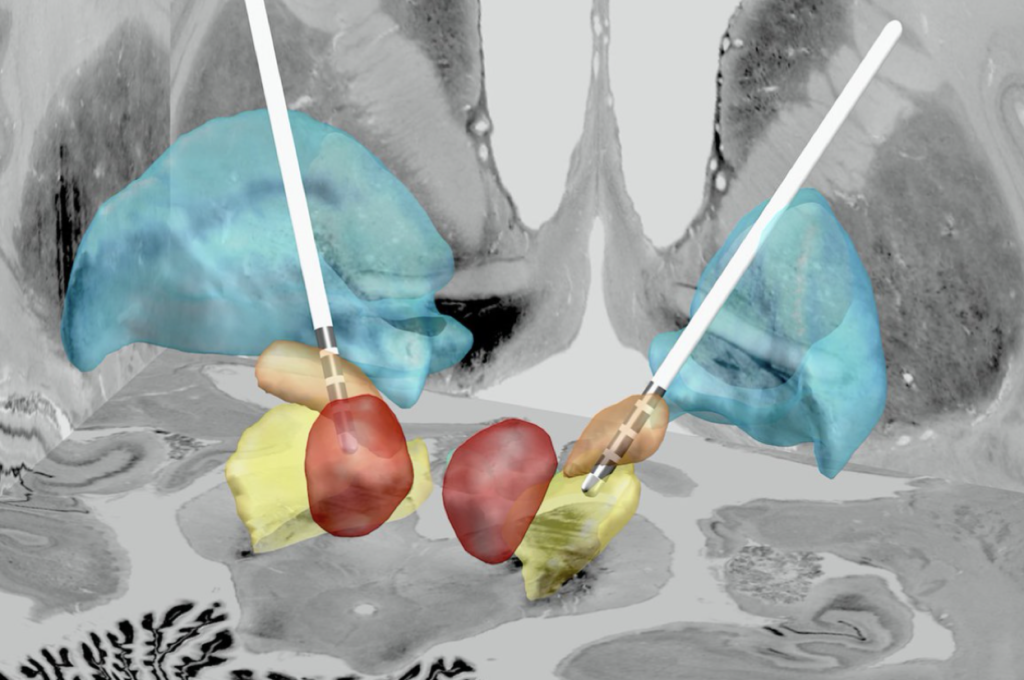
Legenda. A figura 2 ilustra os dois eletrodos da Estimulação Cerebral Profunda (ou DBS) (em branco) atingindo o alvo da doença de Parkinson (os núcleos subtalâmicos, em laranja).
O núcleo subtalâmico participa dos movimentos cotidianos como escrever, falar, gesticular e andar. Ele é coordenado pela dopamina, que é uma pequena molécula liberada por nossos neurônios.
Na doença de Parkinson, há uma redução progressiva da produção de dopamina, o que faz com que o funcionamento do núcleo fique alterado e com atividade reduzida. Como resultado, aparecem os sintomas típicos da doença de Parkinson: lentidão dos movimentos, tremor de repouso e rigidez.
Desta maneira, na falta de dopamina, a estimulação do núcleo subtalâmico através do DBS produz pequenos impulsos elétricos que visam restabelecer o funcionamento adequado dessa pequena região cerebral, melhorando assim os sintomas.
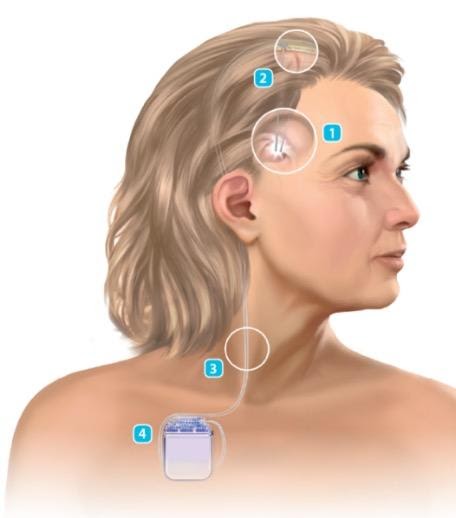
Do que é composto o sistema de Estimulação Cerebral Profunda?
O sistema da Estimulação Cerebral Profunda é formado por 3 componentes:
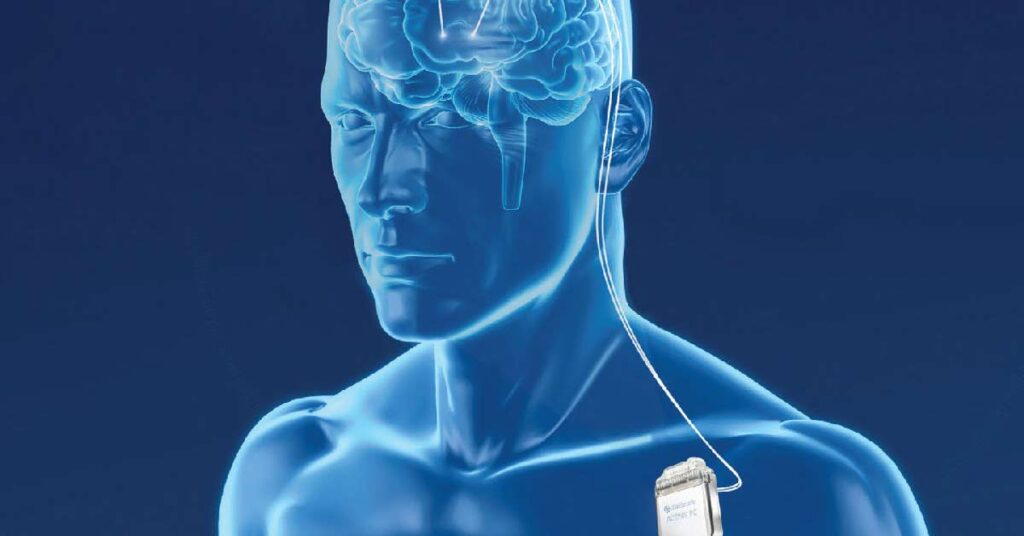
1) O eletrodo de estimulação, que fica no alvo determinado. No caso, o núcleo subtalâmico na doença de Parkinson. O eletrodo é uma estrutura metálica fina, semelhante a uma carga de caneta, com diâmetro médio de 1 mm (número 1 da figura abaixo). Ele se fixa na região do crânio (número 2 da figura).
2) O cabo de conexão, que conecta o eletrodo à bateria (número 3 da figura). O cabo de conexão fica embaixo da pele e sai da região da cabeça, onde os eletrodos foram colocados e vai até a região torácica, onde fica a bateria (marcapasso).
3) A bateria ou marcapasso, que gera a energia para todo o sistema. Ele fica embaixo da pele, semelhante a um marcapasso cardíaco (número 4 da figura).
Quem são os pacientes com doença de Parkinson candidatos à cirurgia?
Na prática, temos que pensar em cirurgia para Parkinson quando o paciente, apesar do uso adequado das medicações, não está com seus sintomas controlados. Ou seja, mesmo fazendo o uso adequado do esquema medicamentoso prescrito pelo neurologista, ainda apresenta episódios de rigidez, lentidão e tremor que incomodam seu dia a dia.
Há critérios estabelecidos para um paciente se beneficiar da cirurgia. Entre eles, temos:
- O paciente deve ter pelo menos 4 anos de tempo de doença;
- O paciente não pode ter alteração psiquiátrica grave ou quadro demencial;
- O paciente deve estar fazendo o tratamento medicamentoso de forma correta e mesmo assim ter sintomas que prejudicam sua qualidade de vida, como movimentos involuntários (chamadas discinesias), Off (período de travamento importante e rigidez) ou tremor de repouso.
Antes da cirurgia, realizamos uma avaliação neuropsicológica, que visa avaliar os sintomas cognitivos do paciente (memória e atenção) e sintomas depressivos.
Importante ressaltar que nem todos os pacientes com Parkinson irão se beneficiar da cirurgia. Há pacientes que ficam bem controlados com remédios e não necessitam da cirurgia. Por outro lado, há pacientes em que o risco cirúrgico é alto, portanto ela não pode ser feita. Assim, a indicação do DBS deve ser discutida com seu médico neurologista, ela é individualizada.
Qual a eficácia esperada da Estimulação Cerebral Profunda na doença de Parkinson?
A Estimulação Cerebral Profunda ou DBS tem como grande objetivo melhorar a qualidade de vida do paciente. Conforme discutido, quando um paciente é candidato a cirurgia, ele apresenta sintomas que estão impactando na sua funcionalidade, como a rigidez, a lentidão, os tremores e os movimentos involuntários. E são esses sintomas que a cirurgia no geral melhora.
Há mitos como “a cirurgia só melhora o tremor”, porém isso não é verdade. No geral, ela melhora os sintomas motores gerais. Porém, ela não pode ser vista como a solução sozinha dos problemas do portador de Parkinson. Ela sempre deve ser associada ao uso correto de medicações e a reabilitação motora – fisioterapia, fonoaudiologia e etc.
Os efeitos benéficos da cirurgia duram vários anos. Entretanto, devido ao caráter evolutivo da doença de Parkinson, a eficácia pode reduzir com a progressão da doença.
Há sintomas que a cirurgia não melhora, como alteração da fala (volume da voz baixa), depressão, esquecimentos, intestino preso, alteração urinária (como urgência urinária) e desequilíbrio.
A Estimulação Cerebral Profunda tem como objetivo melhorar o tremor, a rigidez, a lentidão dos movimentos, as discinesias (movimentos involuntários) e as flutuações motoras (travamentos) ao longo do dia. Quando as principais queixas do paciente são quedas, desequilíbrio, dificuldade na fala e esquecimentos, a cirurgia não deve ser considerada.
Quais são os riscos da cirurgia de Estimulação Cerebral Profunda?
A Estimulação Cerebral Profunda foi pela primeira vez feita para a doença de Parkinson em 1987, na França. Durante esses vários anos que passaram, houve avanços cirúrgicos e nas técnicas, que melhoraram sua tecnologia e minimizaram potenciais riscos cirúrgicos. Mesmo assim, em alguns casos, podem ocorrer complicações, e o paciente e os familiares devem estar cientes delas.
Efeitos colaterais e riscos potenciais
– Em até 5% dos pacientes operados pode haver infecção na pele do couro cabeludo (no local da cicatriz); mais raramente, pode haver meningite. As infecções são sempre tratadas com antibiótico e podem ocorrer nos dias seguintes à cirurgia ou mais tardiamente, meses após a cirurgia. Por isso, o cuidado cirúrgico e limpeza do curativo são fundamentais. Em uma parcela dos pacientes que se infectam, há a necessidade de remover completamente o sistema de DBS. Nesses casos, será discutido com a equipe médica a possibilidade de reoperação posteriormente.
– Há a possibilidade de complicação durante a anestesia geral relacionada a alergias não conhecidas ou reações imprevisíveis aos anestésicos de uso rotineiro.
– Edemas (inchaços) na face relacionados à fixação do aparelho estereotáctico ocorrem em 90% dos casos e são transitórios. Em outras palavras: durante a cirurgia, a cabeça do paciente fica fixada por um sistema (espécie de capacete), justamente para evitar que ela mexa. Logo nos dias após a cirurgia, pode haver inchaço nos locais de fixação e na região da fronte. É normal, e após alguns dias o inchaço melhora.
– Riscos de hemorragia cerebral (0,5% dos casos, segundo estudos) com possível prejuízo parcial ou total de funções cerebrais como movimentação do corpo e fala.
– Mau posicionamento do eletrodo: em alguns casos, a posição final dos eletrodos não é ideal. Isso pode ocorrer pois durante a introdução dos eletrodos pode haver um pequeno desvio do trajeto. Nesses casos, se a estimulação for ineficaz, pode-se optar por reoperar o paciente.
Mensagem: A cirurgia de Estimulação Cerebral Profunda não é isenta de riscos. Portanto, em cada caso deve ser discutido detalhadamente os riscos e benefícios do procedimento entre o paciente, a família e a equipe médica. É fato que a tecnologia e a segurança aumentaram muito nos últimos anos, e a porcentagem de complicação é considerada baixa.
Artigo escrito pelo Dr. Rubens Gisbert Cury
Médico Neurologista especialista em doença de Parkinson, Tremor Essencial, Distonia, e Estimulação Cerebral Profunda (DBS, deep brain stimulation).

Médico Neurologista especialista em doença de Parkinson, Tremor Essencial, Distonia, e Estimulação
Cerebral Profunda (DBS, deep brain stimulation). Possui doutorado em Neurologia pela USP, pós-doutorado em
Neurologia pela USP e Universidade de Grenoble, na França, e é Professor Livre-Docente pela USP.
Registro
CRM-SP 131445 | RQE 64840